Acest material este destinat persoanelor fără studii medicale care doresc să afle mai multe despre osteocondroză decât este scris în publicațiile populare și pe site-urile clinicilor private. Pacienții adresează medicilor de diferite specialități întrebări care caracterizează o neînțelegere completă a subiectului osteocondrozei. Exemple de astfel de întrebări includ: „de ce mă doare osteocondroza?”, „a fost descoperită osteocondroza congenitală, ce ar trebui să fac?” Poate că apoteoza unui astfel de analfabetism poate fi considerată o întrebare destul de comună: „Doctore, am semne inițiale de condroză, cât de înfricoșător este?” Acest articol are scopul de a structura materialul despre osteocondroză, cauzele, manifestările sale, metodele de diagnostic, tratament și prevenire și să răspundă la cele mai frecvente întrebări. Deoarece noi toți, fără excepție, suntem pacienți cu osteocondroză, acest articol va fi util tuturor.
Cum este structurat discul intervertebral?
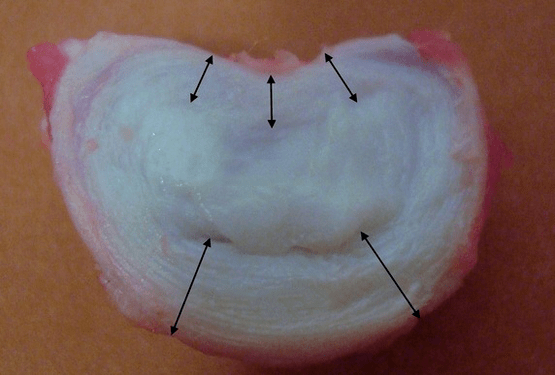
Fiecare disc intervertebral este format din două secțiuni diferite:
- inel fibros exterior, format din fibre dense care acoperă discul din exterior în jurul perimetrului;
- componenta elastică internă este nucleul pulpos.
Fibrele inelului fibros sunt foarte dense și elastice. De-a lungul anilor, elasticitatea se pierde, iar la vârsta de 60 de ani inelul fibros devine rigid. Între suprafața fiecărei vertebre suprajacente și subiacente și discul în sine există așa-numitele plăci terminale, adică zonele de graniță dintre vertebră și disc. Datorită acestor plăci terminale, vertebrele cresc în înălțime, iar prin ele, nucleul pulpos și țesuturile discului intervertebral sunt hrănite difuz prin metoda difuziei, deoarece cartilajul discului nu este alimentat cu sânge sau inervat.
Discurile intervertebrale sănătoase la o persoană tânără sunt capabile de rate metabolice ridicate. Dacă introduceți contrastul într-un disc normal, atunci după 20 de minute acesta dispare de pe acesta.
Studiile au arătat că la un adult, înălțimea fiecărui disc intervertebral este de aproximativ:
- 25% din înălțimea vertebrelor adiacente în regiunea cervicală;
- 20% în piept;
- 33% în zona lombară.
Adică în regiunea lombară grosimea discurilor este cea mai mare, datorită sarcinii celei mai mari. Studiile de laborator au arătat că un singur disc sănătos la un tânăr poate rezista la o sarcină statică de compresiune de până la 2,5 tone. La 70 de ani, această cifră scade la 110 kg! Adică, un „disc vechi și uscat” se descurcă de 22 de ori mai rău cu transferul sarcinii pe părțile laterale și cu menținerea presiunii crescute în interiorul inelului.
De ce sa întâmplat asta? În timp, inelul fibros se uzează treptat. Nu se mai poate întinde, ci doar iese în afară, dincolo de disc, sau se rupe. Miezul încetează să transmită și să transforme sarcina verticală în sarcină radială. Odată cu vârsta, stresul se acumulează treptat în interiorul discurilor, iar structura acestora se modifică. Dacă toate aceste procese, luate într-un disc separat, sunt transferate în întreaga coloană vertebrală, atunci obținem o afecțiune numită osteocondroză în clinică. Acum putem începe să definim.
Ce este osteocondroza?
Numele bolii este înfricoșător atunci când nu este clar. Sufixul medical „-oz” înseamnă proliferarea sau mărirea unor țesuturi: hialinoză, fibroză. Un exemplu ar fi ciroza hepatică, când țesutul conjunctiv crește, iar țesutul funcțional, hepatocitele, scade în volum. Poate exista o acumulare de proteine patologice, sau amiloid, care în mod normal nu ar trebui să fie prezente. Această boală de depozitare va fi numită apoi amiloidoză. Poate exista o marire semnificativa a ficatului din cauza degenerarii grase, care se numeste hepatoza grasa.
Ei bine, se dovedește că, în cazul osteocondrozei intervertebrale, țesutul cartilaj al discurilor intervertebrale crește în volum, deoarece „chondros, χόνδρο” tradus din greacă în rusă înseamnă „cartilaj”? Nu, condroza sau, mai precis, osteocondroza nu este o boală de depozitare. Nu are loc o creștere reală a țesutului cartilajului în acest caz; vorbim doar de o modificare a configurației discurilor cartilaginoase intervertebrale sub influența multor ani de activitate fizică și am examinat mai sus ce se întâmplă în fiecare disc individual. Termenul „osteocondroză” a fost introdus în literatura clinică de A. Hilderbrandt în 1933.
Osteocondroza se referă la procese distrofico-degenerative și face parte din îmbătrânirea normală, normală, a discurilor intervertebrale. Niciunul dintre noi nu este surprins că fața unei fete de 20 de ani va fi ușor diferită de fața ei la vârsta de 70 de ani, dar din anumite motive toată lumea crede că coloana vertebrală, discurile sale intervertebrale, nu suferă aceleași modificări temporare pronunțate. Distrofia este o tulburare de nutriție, iar degenerarea este o încălcare a structurii discurilor intervertebrale care urmează unei perioade lungi de distrofie.
Cauzele osteocondrozei și complicațiile acesteia
Cauza principală a osteocondrozei necomplicate, fiziologice, poate fi considerată modul în care o persoană se mișcă: mersul vertical. Omul este singura specie de pe pământ care merge pe două picioare dintre toate mamiferele și aceasta este singura cale de locomoție. Osteocondroza a devenit flagelul umanității, dar ne-am eliberat mâinile și am creat civilizația. Datorită mersului vertical (și osteocondrozei), nu numai că am creat roata, alfabetul și focul stăpânit, dar poți să stai acasă la căldură și să citești acest articol pe ecranul computerului.
Rudele cele mai apropiate ale oamenilor, primatele superioare - cimpanzeii și gorilele, se ridică uneori pe două picioare, dar această metodă de mișcare este auxiliară pentru ei și, cel mai adesea, se mișcă încă pe patru picioare. Pentru ca osteocondroza să dispară, precum îmbătrânirea intensivă a discurilor intervertebrale, o persoană trebuie să schimbe modul în care se mișcă și să îndepărteze sarcina verticală constantă de pe coloana vertebrală. Delfinii, balenele ucigașe și balenele nu au osteocondroză, iar câinii, vacile și tigrii nu o au. Coloana vertebrală nu suportă sarcini verticale statice și șoc pe termen lung, deoarece se află într-o stare orizontală. Dacă omenirea merge pe mare și calea naturală de transport este scufundările, atunci osteocondroza va fi învinsă.
Poziția verticală a forțat sistemul musculo-scheletic uman să evolueze în direcția de a proteja craniul și creierul de sarcinile de șoc. Dar discurile - tampoane elastice între vertebre - nu sunt singura metodă de protecție. O persoană are un arc elastic al piciorului, cartilajul articulațiilor genunchiului, curbele fiziologice ale coloanei vertebrale: două lordoze și două cifoze. Toate acestea vă permit să nu vă „scuturați” creierul chiar și în timp ce alergați.
Factori de risc
Medicii sunt însă interesați de acei factori de risc care pot fi modificați și pot evita complicațiile osteocondrozei, care provoacă durere, disconfort, mobilitate limitată și scăderea calității vieții. Să luăm în considerare acești factori de risc, care sunt atât de des ignorați de medici, mai ales în centrele medicale private. La urma urmei, este mult mai profitabil să tratezi constant o persoană decât să subliniezi cauza problemei, să o rezolvi și să pierzi pacientul. Iată-le:
- prezența picioarelor plate longitudinale și transversale. Picioarele plate fac ca arcul piciorului să se oprească, iar șocul este transmis în sus către coloana vertebrală fără a se înmuia. Discurile intervertebrale suferă stres semnificativ și se prăbușesc rapid;
- excesul de greutate și obezitatea - nu necesită comentarii;
- ridicarea și transportul necorespunzător de obiecte grele, cu presiune neuniformă asupra discurilor intervertebrale. De exemplu, dacă ridicați și cărați o pungă de cartofi pe un umăr, atunci sarcina intensă va cădea pe o margine a discurilor și poate fi excesivă;
- inactivitate fizică și un stil de viață sedentar. S-a spus mai sus că în timpul șederii apare presiunea maximă asupra discurilor, deoarece o persoană nu stă niciodată drept, ci întotdeauna se îndoaie „ușor”;
- leziuni cronice, alunecare pe gheață, ridicare intensă de greutăți, arte marțiale de contact, pălării grele, lovirea cu capul pe tavane joase, îmbrăcăminte grea, purtarea de pungi grele în mâini.
Simptome generale
Simptomele care vor fi descrise mai jos există în afara localizării. Acestea sunt simptome comune și pot exista oriunde. Acestea sunt durerea, tulburările de mișcare și tulburările senzoriale. Există și tulburări vegetativ-trofice, sau simptome specifice, de exemplu, tulburări urinare, dar mult mai rar. Să aruncăm o privire mai atentă la aceste semne.
Dureri: musculare și radiculare
Durerea poate fi de două tipuri: radiculară și musculară. Durerea radiculară este asociată cu compresia, sau presarea unei proeminențe sau herniei a discului intervertebral al rădăcinii corespunzătoare la acest nivel. Fiecare rădăcină nervoasă este formată din două porțiuni: sensibilă și motorie.
În funcție de locul exact în care este îndreptată hernia și de ce parte a rădăcinii a fost comprimată, pot exista tulburări senzoriale sau motorii. Uneori, ambele tulburări apar simultan, exprimate în grade diferite. Durerea aparține și tulburărilor senzoriale, deoarece durerea este un sentiment special, specific.
Durere radiculară: radiculopatie compresivă
Durerea radiculară este familiară multora; se numește „nevralgie”. Rădăcina nervoasă umflată reacționează violent la orice șoc, iar durerea este foarte ascuțită, asemănătoare unui șoc electric. Ea trage fie în braț (de la gât), fie în picior (din partea inferioară a spatelui). Un astfel de impuls ascuțit, dureros, se numește lombago: în partea inferioară a spatelui este lombago, în gât este cervicago, un termen mai rar. O astfel de durere radiculară necesită o postură forțată, analgezică sau antalgică. Durerea radiculară apare imediat la tuse, strănut, plâns, râs sau încordare. Orice șoc la nivelul rădăcinii nervoase umflate provoacă durere crescută.
Dureri musculare: miofascial-tonice
Dar este posibil ca o hernie intervertebrală sau un defect de disc să nu comprima rădăcina nervoasă, dar atunci când se mișcă, se lezează ligamentele din apropiere, fascia și mușchii profundi ai spatelui. În acest caz, durerea va fi secundară, dureroasă, permanentă, va apărea rigiditate în spate, iar o astfel de durere se numește miofascial. Sursa acestei dureri nu va mai fi tesutul nervos, ci muschii. Un mușchi poate răspunde la orice stimul într-un singur mod: contracție. Iar dacă stimulul este prelungit, contracția musculară se va transforma într-un spasm constant, care va fi foarte dureros.
Un simptom caracteristic al unei astfel de dureri miofasciale secundare va fi rigiditatea crescută a gâtului, a spatelui sau a coloanei vertebrale toracice, apariția denivelărilor musculare dense și dureroase - „role” lângă coloana vertebrală, adică paravertebrale. La astfel de pacienți, durerile de spate se intensifică după câteva ore de muncă „de birou”, cu imobilitate prelungită, când mușchii sunt practic incapabili de a lucra și sunt în stare de spasm.
Tulburări senzoriale
Dacă o proeminență sau hernie, sau un mușchi spasmodic presează porțiunea sensibilă a rădăcinii nervoase, atunci apar diverse tulburări senzoriale. Ele pot fi însoțite de durere, sau pot apărea separat, după ce durerea a trecut deja. Există, de asemenea, forme complet nedureroase de tulburări senzoriale, dar rareori.
Multe persoane cunosc amorțeala vârfurilor degetelor de la mâini și de la picioare (hipoestezie sau anestezie completă), scăderea sensibilității pielii sub formă de dungi lungi, de tip radicular. Uneori apare parestezie, sau formare, o senzație de „pielea de găină târât”. Cel mai adesea, tulburările de sensibilitate apar la nivelul picioarelor și vârfurile degetelor de la mâini și de la picioare. Tulburările senzoriale sunt destul de neplăcute, dar tulburările senzoriale nu fac o persoană cu dizabilități, dar tulburările motorii pot duce la acest lucru.
Tulburări motorii la periferie
Dacă un neuron motor sau axonii care fac parte din porțiunea motorie a unui nerv sunt afectați, atunci apare fie slăbiciune a mușchiului, fie imobilitatea completă a acestuia. În al doilea caz vorbim despre paralizie completă, iar în primul caz - despre pareză. Pareza este o paralizie parțială atunci când mușchiul nu lucrează la putere maximă.
Cel mai adesea, astfel de tulburări apar la nivelul picioarelor, cu proeminențe și hernii ale coloanei vertebrale lombare. Acolo se află structuri motorii care inervează mușchii piciorului și piciorului. Prin urmare, în cazul osteocondrozei lombare avansate și complicate, piciorul poate să lovească. Se întoarce spre interior, persoana este forțată să-și ridice piciorul sus pentru a păși cu piciorul bătut, aceasta se numește steppage, „mers cocos”.
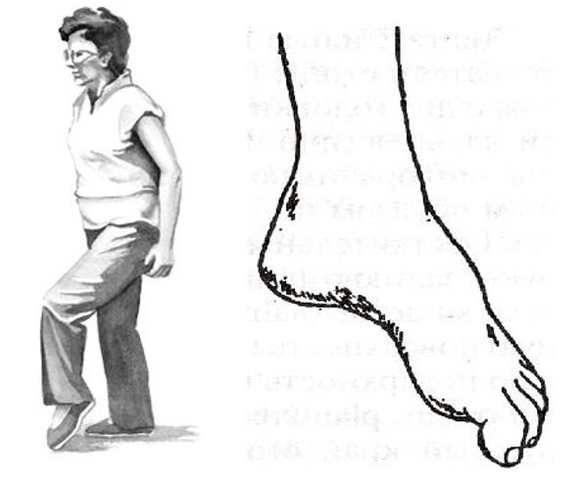
Dar tot pericolul tulburărilor de mișcare este că pot fi izolate și nu însoțite de durere. Și dacă o persoană „nu are durere”, atunci este posibil să nu ajungă la medic în timp util. Prin urmare, este atât de important ca pacienții cu proeminențe progresive și hernii, de exemplu, ale regiunii lombare, să meargă periodic pe degetele de la picioare și călcâiele și să-și monitorizeze activitatea mușchilor.
Simptome locale: semne principale
Să luăm acum în considerare simptomele și sindroamele specifice caracteristice osteocondrozei cervicale, toracice și lombare. Să mergem de sus în jos, din regiunea cervicală în jos, prin regiunea toracică, până în regiunea lombosacrală.
Diagnosticul de osteocondroză
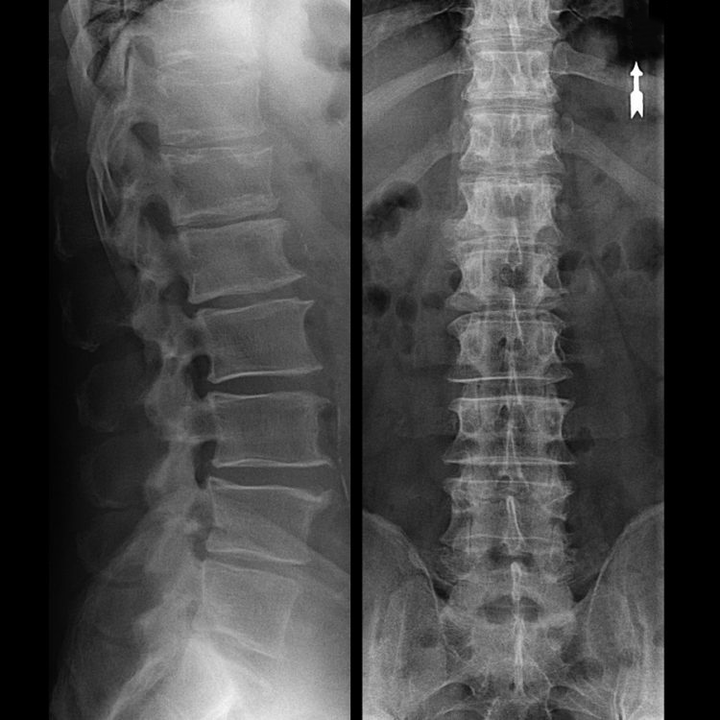
În cazuri tipice, osteocondroza coloanei vertebrale cervicale și cervico-toracice apare așa cum este descris mai sus. Prin urmare, etapa principală a diagnosticului a fost și rămâne identificarea plângerilor pacientului, stabilirea prezenței spasmului muscular concomitent prin simpla palpare a mușchilor de-a lungul coloanei vertebrale. Este posibil să se confirme diagnosticul de osteocondroză folosind examenul cu raze X?
O „radiografie” a coloanei cervicale și chiar și cu teste funcționale pentru flexie și extensie, nu arată cartilaj, deoarece țesutul lor transmite raze X. În ciuda acestui fapt, pe baza locației vertebrelor, se pot trage concluzii generale despre înălțimea discurilor intervertebrale, îndreptarea generală a curburii fiziologice a gâtului - lordoză, precum și prezența excrescentelor marginale pe vertebre cu iritarea prelungită a suprafețelor acestora de către discurile intervertebrale fragile și deshidratate. Testele funcționale pot confirma diagnosticul de instabilitate la nivelul coloanei cervicale.
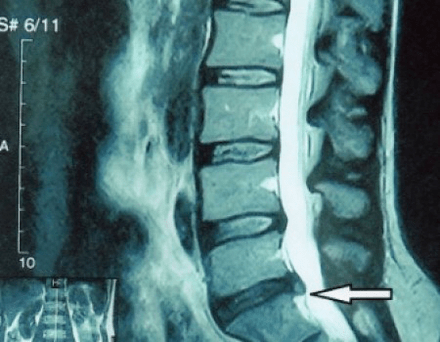
Deoarece discurile în sine pot fi văzute numai folosind CT sau RMN, rezonanța magnetică și tomografia computerizată cu raze X sunt indicate pentru a clarifica structura internă a cartilajului și a formațiunilor cum ar fi proeminențele și herniile. Astfel, cu ajutorul acestor metode se face un diagnostic cu acuratețe, iar rezultatul tomografiei este o indicație, și chiar un ghid de actualitate, pentru tratamentul chirurgical al unei hernii în secția de neurochirurgie.
Tratamentul complicațiilor osteocondrozei
Să repetăm încă o dată că este imposibil să vindeci osteocondroza, cum ar fi îmbătrânirea planificată și deshidratarea discului. Pur și simplu nu poți lăsa lucrurile să se complice:
- dacă există simptome de îngustare a înălțimii discurilor intervertebrale, atunci trebuie să vă mișcați corect, să nu creșteți în greutate și să evitați apariția proeminențelor și a durerilor musculare;
- dacă aveți deja o proeminență, atunci trebuie să aveți grijă să nu o lăsați să rupă inelul fibros, adică să nu transformați proeminența într-o hernie și să evitați apariția proeminențelor la mai multe niveluri;
- dacă aveți o hernie, atunci trebuie să o monitorizați dinamic, să faceți RMN regulat, să evitați creșterea dimensiunii acesteia sau să efectuați un tratament chirurgical modern minim invaziv, deoarece, fără excepție, toate metodele conservatoare de tratare a exacerbarii osteocondrozei lasă hernia la loc și elimină doar simptomele temporare: inflamație, durere, împușcare și spasme musculare.
Dar cu cea mai mică încălcare a regimului, cu ridicarea greutății, hipotermie, răni, creștere în greutate (în cazul spatelui inferior), simptomele revin din nou și din nou. Vom descrie cum puteți face față senzațiilor neplăcute, durerii și mobilității limitate în spate pe fondul exacerbarii osteocondrozei și unei proeminențe sau hernie existente, secundară sindromului tonic social.
Ce să faci în timpul unei exacerbari?
Deoarece a existat un atac de durere acută (de exemplu, în partea inferioară a spatelui), atunci trebuie să urmați următoarele instrucțiuni în stadiul pre-medical:
- eliminarea completă a activității fizice;
- dormi pe una tare (saltea ortopedică sau canapea tare), eliminând lăsarea spatelui;
- este indicat să porți un corset semirigid pentru a preveni mișcările bruște și „distorsiunile”;
- Ar trebui să așezați o pernă de masaj cu aplicatoare de ace din plastic pe partea inferioară a spatelui sau să utilizați un aplicator Lyapko. Trebuie să-l păstrați timp de 30 - 40 de minute, de 2 -3 ori pe zi;
- după aceasta, unguentele care conțin AINS, unguentele cu venin de albine sau de șarpe pot fi frecate în partea inferioară a spatelui;
- după frecare, în a doua zi vă puteți înfășura partea inferioară a spatelui la căldură uscată, de exemplu, o centură din păr de câine.
O greșeală comună este încălzirea în prima zi. Acesta ar putea fi un tampon de încălzire, proceduri de baie. În același timp, umflarea doar se intensifică, iar durerea odată cu ea. Vă puteți încălzi numai după ce a trecut „cel mai înalt punct de durere”. După aceasta, căldura va spori „resorbția” umflăturii. Acest lucru se întâmplă de obicei în 2-3 zile.
Baza oricărui tratament este terapia etiotropă (eliminarea cauzei) și tratamentul patogenetic (care afectează mecanismele bolii). Este însoțită de terapie simptomatică. Pentru durerea vertebrogenă (cauzată de probleme la coloana vertebrală), lucrurile stau astfel:
- Pentru a reduce umflarea muschilor si a coloanei vertebrale, este indicata o dieta fara sare si limitarea cantitatii de lichide consumate. Puteți chiar să administrați un comprimat dintr-un diuretic ușor economisitor de potasiu;
- în faza acută a osteocondrozei lombare, tratamentul pe termen scurt poate fi efectuat cu „injecții” intramusculare de AINS și relaxante musculare: zilnic. Acest lucru va ajuta la ameliorarea umflaturii țesutului nervos, la eliminarea inflamației și la normalizarea tonusului muscular;
- în perioada subacută, după depășirea durerii maxime, „injecțiile” nu trebuie să mai fie luate și trebuie acordată atenție agenților de restaurare, de exemplu, medicamentele moderne din grupa „B”. Ele restabilesc eficient sensibilitatea afectată, reduc amorțeala și parestezia.
Măsurile fizioterapeutice continuă, a sosit momentul terapiei cu exerciții fizice pentru osteocondroză. Sarcina sa este de a normaliza circulația sângelui și tonusul muscular, atunci când umflarea și inflamația s-au diminuat deja, dar spasmul muscular nu s-a rezolvat încă complet.
Kinetoterapia (tratamentul mișcării) presupune efectuarea de exerciții terapeutice și înotul. Gimnastica pentru osteocondroza coloanei cervicale nu vizează deloc discurile, ci mușchii din jur. Sarcina sa este de a ameliora spasmul tonic, de a îmbunătăți fluxul sanguin și, de asemenea, de a normaliza fluxul venos. Aceasta este ceea ce duce la o scădere a tonusului muscular, la o scădere a severității durerii și la rigiditatea spatelui.
Exercițiile pentru osteocondroză trebuie efectuate după o încălzire generală ușoară, pe „mușchii încălziți”. Principalul factor terapeutic este mișcarea, nu gradul de contracție musculară. Prin urmare, pentru a evita recidiva, utilizarea greutăților nu este permisă; se folosesc un covoraș de gimnastică și un băț de gimnastică. Cu ajutorul lor, puteți restabili în mod eficient aria de mișcare.
Frecarea cu unguente și utilizarea aplicatorului Kuznetsov continuă. Sunt prezentate înot, masaj subacvatic, duș Charcot. În timpul etapei de exacerbare care se estompează, sunt indicate medicamentele pentru terapia magnetică la domiciliu și fizioterapie.
De obicei, tratamentul nu durează mai mult de o săptămână, dar în unele cazuri, osteocondroza se poate manifesta cu simptome atât de periculoase încât poate fi necesară o intervenție chirurgicală și de urgență.
Despre gulerul lui Shants
În stadiile incipiente, în stadiul acut, este necesar să se protejeze gâtul de mișcări inutile. Gulerul Shants este grozav pentru asta. Mulți oameni fac două greșeli atunci când cumpără acest guler. Nu o aleg în funcție de mărimea lor, motiv pentru care pur și simplu nu își îndeplinește funcția și provoacă o senzație de disconfort.
A doua greșeală comună este purtarea lui în scop profilactic pentru o lungă perioadă de timp. Acest lucru duce la slăbirea mușchilor gâtului și provoacă doar mai multe probleme. Pentru un guler, există doar două indicații sub care poate fi purtat:
- apariția durerii acute în gât, rigiditate și durere care se răspândește la cap;
- dacă urmează să vă angajați în muncă fizică în timp ce vă aflați în plină sănătate, în care există riscul de a vă „încorda” gâtul și de a obține o agravare. Aceasta este, de exemplu, repararea unei mașini, când te întinzi sub ea, sau spălarea geamurilor, când trebuie să întinzi mâna și să iei poziții incomode.
Gulerul trebuie purtat nu mai mult de 2-3 zile, deoarece purtarea mai îndelungată poate provoca congestie venoasă a mușchilor gâtului, într-un moment în care este timpul să activezi pacientul. Un analog al gulerului Shants pentru partea inferioară a spatelui este un corset semirigid achiziționat la un salon de ortopedie.
Tratament chirurgical sau măsuri conservatoare?
Este recomandabil ca fiecare pacient, după progresia simptomelor, în prezența complicațiilor, să facă un RMN și să consulte un neurochirurg. Operațiile moderne minim invazive fac posibilă îndepărtarea în siguranță a herniilor destul de mari, fără spitalizare prelungită, fără a fi forțat să se întindă câteva zile, fără a compromite calitatea vieții, deoarece sunt efectuate cu ajutorul tehnologiei moderne video-endoscopice, radiofrecvență, laser sau cu plasmă rece. Puteți evapora o parte a miezului și puteți reduce presiunea, reducând riscul de a face o hernie. Și poți elimina radical defectul, adică scăpând complet de el.
Nu este nevoie să vă fie frică să operați herniile; acestea nu mai sunt tipurile anterioare de operații deschise din anii 80-90 ai secolului trecut cu disecție musculară, pierderi de sânge și o perioadă lungă de recuperare ulterioară. Sunt mai mult ca o mică înțepătură sub control cu raze X, urmată de utilizarea tehnologiei moderne.
Prevenirea osteocondrozei și a complicațiilor acesteia
Osteocondroza, inclusiv cele complicate, ale căror simptome și tratament le-am discutat mai sus, nu este în cea mai mare parte o boală, ci pur și simplu o manifestare a îmbătrânirii inevitabile și a „contracției” premature a discurilor intervertebrale. Osteocondroza are nevoie de puțin pentru a nu ne deranja niciodată:
- evitați hipotermia, în special toamna și primăvara, și toamna iarna;
- nu ridicați greutăți și transportați încărcături doar cu spatele drept, în rucsac;
- bea mai multă apă curată;
- nu te îngrași, greutatea ta ar trebui să corespundă înălțimii tale;
- tratați picioarele plate, dacă există;
- faceți exerciții fizice în mod regulat;
- angajarea în tipuri de exerciții care reduc sarcina pe spate (înot);
- renunțarea la obiceiurile proaste;
- alternând stresul mental cu activitatea fizică. După fiecare oră și jumătate de muncă psihică, se recomandă schimbarea tipului de activitate în muncă fizică;
- Puteți face în mod regulat cel puțin o radiografie a coloanei lombare în două proiecții, sau un RMN, pentru a ști dacă hernia, dacă există, progresează;
Urmând aceste recomandări simple, îți poți menține spatele sănătos și mobil pentru viață.






















